Остеомаляция – системное заболевание, в процессе развития которого происходит снижение прочности костей из-за недостаточной минерализации костной ткани.
Результатом этого процесса является излишняя гибкость кости. Симптомами остеомаляции являются боли в костях, деформации костей и патологические переломы. Часто встречается также мышечная гипотония и гипотрофия, бывают нарушения осанки и походки. Определить остеомаляцию можно на основании данных рентгенографического и других видов обследований. Чаще всего терапия носит консервативный характер, однако возможно хирургическое вмешательство при сильных деформациях.
Причины возникновения
Основные причины – это нарушение минерального обмена вследствие недостатка в организме пациентасолей кальция, фосфорной кислоты и витаминов. В некоторых случаях болезнь возникает при почечной остеодистрофии и на фоне некоторых заболеваний почек, таких, как аномалия их развития, гидронефроз, поликистоз, хронический интерстициальный нефрит.
Чаще всего это заболевание характерно для пациентов детского и престарелого возраста.
Крайне редко появляется во время беременности. Пациентки-женщины заболевают в 10 раз чаще, чем пациенты мужского пола. У пациентов детского возраста чаще всего страдают кости конечностей, у беременных пациенток опасности подвергаются тазовые кости, у пациентов преклонного возраста – позвонки. Травматологи и ортопеды (по времени появления) определяют четыре формы заболевания: детскую или юношескую, пуэрперальную (у беременных), климактерическую и старческую.
Наибольшее число заболевших остеомаляцией с патологией почек – пациенты юношеского и молодого возраста.
Помимо вышеуказанных, зафиксированы случаи развития остеомаляции на фоне остеопатии голодающих. В современном мире в развитых странах эта патология если и имеет место, то у больных анорексией и ослабленных девочек подросткового возраста.
В течение жизни в костях человека одновременно происходит разрушение старой и образование новой ткани костей в сочетании с ее минерализацией. Оба этих процесса в нормальном состоянии сбалансированы, что позволяет костям сохранять свою прочность.
В случае остеомаляции полноценная костная ткань заменяется либо не минерализованным, либо слабо минерализованным остеоидом, который состоит из скопления коллагеновых волокон (белкового матрикса).
Эти волокна отвечают за упругость костей. Так как процессы образования новой ткани костей нарушены, то и процесс разрушения старой костной ткани тоже нарушается. Все это ведет к изменению в худшую сторону строения костей, вследствие чего снижается их прочность.
Количество минералов в костной ткани напрямую зависит от концентрации в крови фосфатов и кальция.
Нехватка того или иного элемента подразделяет остеомаляцию на два вида: фосфоропеническую и кальципеническую. Недостаток кальция можно объяснить нарушением всасывания кальция в кишечнике, нарушением баланса между отложением кальция в костной ткани и его выведением из разрушающейся ткани костей, а также недостатком в организме витамина Д и чрезмерного выделения кальция почками.
Кальципеническая форма остеомаляции может вызываться также врожденными и приобретенными нарушениями синтеза витамина Д из-за цирроза печени, генетических нарушений, а также недостатком солнечного света, заболеваниями ЖКТ, вегетарианской диетой и длительным приемом противосудорожных препаратов.
Концентрация фосфатов в крови зависит от их всасываимости в кишечнике и скорости выведения их почками. Фосфоропеническую форму заболевания вызывают гиперфункции паращитовидных желез, недостаточное количество фосфатов в пище и усиленное выведение фосфатов почками, которое бывает при некоторых видах опухолей, нарушениях обмена веществ (наследственных), заболеваниях почек и так далее.
Во время беременности и в период лактации повышается риск развития остеомаляции, так как в это время увеличивается потребление организмом витамина Д, и повышается нагрузка на почки. Это способно спровоцировать активизацию разных заболеваний и появление ранее «спавших» аномалий развития.
Симптомы
При всех ее возрастных формах симптомы одинаковы: упадок сил, понижение мышечного тонус, болевые ощущения в районе бедер и спины, иногда – в плечевом поясе и в груди. Причем эти боли присутствуют как при нагрузке, так и в состоянии покоя.
Кости быстро становятся чувствительными к давлению. Если нажать с боков на подвздошные кости, то болевые ощущения присутствуют как во время надавливания, так и при его прекращении. Еще при этом заболевании бывает трудно раздвинуть и поднять нижние конечности. Существует риск появления парестезии.
В начальный период заболевания деформации скелета не происходит, но существует опасность патологических переломов. В дальнейшем болевые ощущения усиливаются, появляется ограниченность в движениях, деформируются конечности и другие области тела. В запущенных случаях кости приобретают восковидную гибкость, повышается риск психических нарушений, нарушаются некоторые функции сердечно-сосудистой системы и ЖКТ.
В прочих случаях проявление остеомаляции зависит от возраста больного. У пациентов детского и подросткового возраста поражаются в основном трубчатые кости, а с развитием болезни временем возникает О-образное искривление нижних конечностей и воронкообразно деформируется грудная клетка.
Остеомаляция у беременных, чаще проявляется при повторной беременности в возрасте двадцати – сорока лет. В редких случаях первые симптомы заболевания появляются в послеродовом периоде и во время грудного вскармливания. При этой формы заболевания обычно происходит поражение тазовых костей, верхних частей бедер и нижней части позвоночника. Больные жалуются на боли в спине, ногах, в районах таза и крестца, которые усиливаются при надавливании.
Появляется утиная походка, иногда возможны осложнения в виде парезов и параличей. Деформированный остеомаляцией таз не дает возможности родить ребенка естественным путем, и приходится использовать кесарево сечение. После родов состояние пациенток обычно улучшается. Но если остеомаляцию не лечить, то высок риск последствий в виде тяжелых остаточных деформаций вплоть до нарушения трудоспособности.
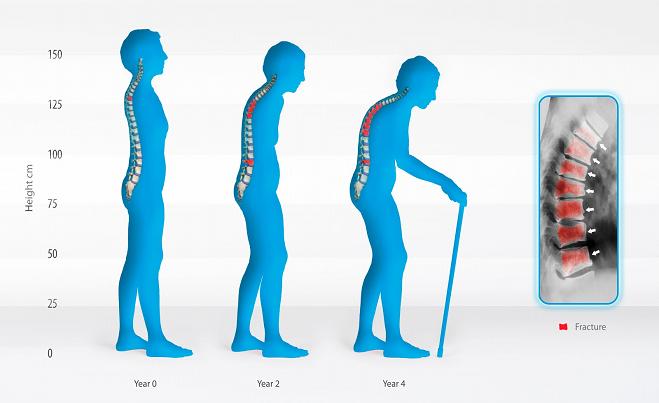
В случае климактерической формы заболевания чаще всего возникает искривление позвоночника и происходит развитие кифоза. Длина тела больного постепенно уменьшается, а длина конечностей остается прежней, что при ярко выраженном прогрессирующем заболевании приводит к тому, что сидящий человек кажется очень малорослым, практически карликом. В некоторых случаях появляются настолько сильные болевые ощущения, что больные не могут двигаться.
Для старческой формы заболевания характерны в основном патологические переломы. Случаи деформации скелета из-за искривления костей более редки. В некоторых случаях большое количество компрессионных переломов позвоночника приводит к образованию выраженного горба. Часто появляются нарушения походки (семенящая, или утиная), больные с трудом могут подняться по ступенькам. При пальпации костей возникают болезненные ощущения.
Диагностика
Это заболевание диагностируется на основании данных рентгенологического и других необходимых исследований, а также на основании проявившихся симптомов. В начале процесса развития болезни рентгенологическое исследование показывает распространенный остеопороз. В дальнейшем проявляется пластическая дугообразная деформация, хорошо определяемая на рентгеновских снимках голеней и бедер, которая подвергается серьезным осевым нагрузкам.
Места скопления остеоида содержат зоны просветления. Контуры кости становятся нечеткими (при скоплении остеоида), корковый слой выглядит слоистым. При продолжительном развитии заболевания и выраженном остеопорозе происходит истончение коркового слоя, за счет чего увеличивается костномозговое пространство.
Чтобы отличить на ранних стадиях развития болезни остеомаляцию от системного остеопороза, проводят исследование, которое позволяет выяснить количество кальция и фосфатов на определенном участке кости (путем гамма-фотоновой абсорбциометрии), или проводят биопсию тазовых костей. Для исключения воспалительных, системных и опухолевых болезней скелета используют рентгенографическое исследование, с учетом характерных мест локализации изменений.
Лечение
Обычно это заболевание лечат специалисты в области ортопедии и травматологии, но если возникает необходимость – привлекают эндокринологов, гинекологов, нефрологов и специалистов других областей.
Терапия основана на приеме витамина Д; препаратов, содержащих кальций и фосфор. Используют также массаж, лечебную гимнастику, массаж и ультрафиолетовое облучение. Если деформации сильно выражены – используют методы хирургической коррекции, но не ранее, чем по прошествии периода от года до полутора лет после начала лечения, так как оперативное вмешательство на ранней стадии заболевания может впоследствии вызвать повторные деформации.
Если лечение в период беременности не дало результатов, рекомендуется прервать беременность. При эффективном лечении делают кесарево сечение и рекомендуют отказаться от грудного вскармливания. Если терапия начата своевременно, то прогноз для дальнейшей жизни весьма благоприятен. Хотя бывают случаи инвалидности из-за тяжелых тазовых деформаций и деформаций позвоночника. Если болезнь не лечить совсем – пациенты погибают от осложнений во внутренних органах и сопутствующих заболеваний.
YouTube responded with an error: API key not valid. Please pass a valid API key.